|
Revista Ciencias de la Actividad Física UCM. N° 18(2) julio-diciembre
2017, 1-12.
Efectos de un programa de estimulación físico-cognitiva sobre la autopercepción de la funcionalidad en adultos mayores Effects of a physical and cognitive stimulation program on the self-perception of the functional status in older adults * Gastón Castillo Molina, ** Francisca Corvalán Vallejos, ** Nicolás Sazo Quiroz, **-***-**** Yeny Concha Cisternas
Castillo, G., Corvalán, F., Sazo, N. & Concha-Cisternas, Y. (2017).
Efectos de un programa de estimulación físico-cognitiva sobre la
autopercepción de la funcionalidad en adultos mayores. (2) julio-diciembre, 1-12.
RESUMEN Propósito: determinar el efecto de un programa de 8 semanas de estimulación físico-cognitiva sobre la autopercepción de la funcionalidad en adultos mayores. Metodología: estudio de tipo pre-experimental, longitudinal y prospectivo. Participaron 59 mujeres y 15 hombres entre 65 y 80 años de edad quienes realizaron 24 sesiones de estimulación físico-cognitiva con una frecuencia de 3 veces por semana, durante 8 semanas. Se evaluó la autopercepción de la funcionalidad al inicio y al final de la intervención. Se utilizó la prueba t de Student de una cola para muestras relacionadas para comparar la autopercepción de los adultos mayores evaluados antes y después de la intervención. Se consideró un nivel alfa de 0.05. Resultados: la autopercepión de funcionalidad de los adultos mayores intervenidos mejoró luego de ser sometidos a un programa de estimulación físico-cognitiva (p < 0.001; d = 0.28) en hombres (p = 0.010; d = 0.18) y mujeres (p = 0.002; d = 0.33). Conclusiones: los resultados de este estudio señalan que los adultos mayores (mujeres y hombres), mejoran su autopercepción de funcionalidad luego de participar en un programa de estimulación físico-cognitiva. PALABRAS CLAVE Envejecimiento, anciano, calidad de vida, proceso cognitivo. ABSTRACT Purpose: To determine the effect of an 8-week physical-cognitive stimulation program on the selfperception of the functional status in older adults. Methodology: Pre-experimental, longitudinal and prospective study. Fifty-nine women and fifteen men between 65 and 80 years old performed 24 sessions of physical-cognitive stimulation, 3 times a week for 8 weeks. The self-perception of the adults´ functional status was evaluated at the beginning and at the end of the intervention. The Student's t-test was used to compare mean scores for the self-perception evaluated in older adults. An alpha level of was considered. Results: The self-perception of the functional status in older adults improved after taking part in a physical-cognitive stimulation program (p <0.001; d = 0.28) in men (p = 0.010, d = 0.18) and women (P = 0.002, d = 0.33). Conclusions: The results of this study indicate that older adults (women and men) improve their self-perception of their functional status after participating in a physical-cognitive stimulation program. Key words Ageing, elderly, quality of life, cognitive processes. * CESFAM Dr. José Dionisio Astaburuaga, Talca, Chile. ** Escuela de Kinesiología, Facultad de Salud, Universidad Santo Tomás, Chile. *** Universidad Tecnológica de Chile INACAP, Chile. **** Programa de Magíster en ciencias de la actividad física, Universidad Católica del Maule, Talca, Chile. 1. INTRODUCCIÓN El aumento de la población adulta mayor es una tendencia mundial. Proyecciones de la Organización de las Naciones Unidas indican que para 2025 América Latina habrá experimentado un envejecimiento sustancial de su estructura poblacional, en donde las personas mayores de 60 años podrían alcanzar un 14% (United Nations, 2001). En Chile, la situación es similar y se espera que para el año 2050 el 21,6% de la población sea adulta mayor (Instituto Nacional de Estadísticas (INE), 2003). El creciente y explosivo aumento de adultos mayores ha orientado el desarrollo de políticas gubernamentales en salud con el fin de mantener y/o mejorar la calidad de vida de esta población. Bajo este contexto, en varios países europeos se ha implementado un programa denominado “Vivifrail” que busca aportar y proporcionar los conocimientos necesarios para realizar una adecuada prescripción del ejercicio, con el objetivo de prevenir la fragilidad presente en esta población (Izquierdo, Casas-Herrero, Martínez-Velilla, Alonso-Bouzón & Rodríguez-Mañas, 2016). Este tipo de programas nacen a partir de la evidencia reportada en los últimos años, la cual señala que las únicas intervenciones que han logrado prevenir y revertir los efectos del envejecimiento son el ejercicio físico y la valoración geriátrica integral (VGI), incluso por sobre el uso de fármacos y dietoterapia (Izquierdo et al., 2016; Concha-Cisternas & Marzuca-Nasrr, 2016). En Chile, el Ministerio de Salud (MINSAL) en el año 2015 creó como estrategia el programa “Más Adultos Mayores Autovalentes”, cuyo objetivo es mejorar la calidad de vida de las personas mayores, prolongando su autovalencia y funcionalidad a partir de trabajos de estimulación de funciones motoras, estimulación cognitiva y actividades de autocuidado. Este programa multidisciplinar, realizado en centros de atención primaria de salud (APS), enfatiza la necesidad de mantener adultos mayores activos y funcionales, planteando que estos objetivos podrían lograrse principalmente gracias a estimulación física, psicomotora y a la prevención de caídas (MINSAL, 2015). Si bien en estos programas aún no se han reportado resultados, estudios señalan que las intervenciones basadas en estimulación física y en educación de factores de riesgo de caídas, podrían ser más efectivos que la práctica de ejercicio por si solo (González-Román, Bagur-Calafat, Urrútia-Cuchí & Garrido-Pedrosa, 2016). Es sabido que el envejecimiento provoca declive cognitivo, el cuál es asociada con pérdida de independencia, deterioro funcional en las actividades de la vida diaria y mortalidad (Smith, Nielson, Woodard, Seidenberg & Rao, 2013). Sin embargo, también se ha demostrado que la práctica de un programa de estimulación física influye de manera positiva en el desarrollo cognitivo (Heyn, Abreu & Ottenbacher, 2004) mejorando principalmente las funciones ejecutivas, visoespaciales y la velocidad de procesamiento de información (López, Zamarrón & Fernández-Ballesteros, 2011). Estas mejoras podrían evidenciarse en aumento del rendimiento en pruebas funcionales y en el desarrollo de actividades cognitivas de la vida cotidiana. Además, la estimulación física influye positivamente la sobre la funcionalidad global de adultos mayores (Concha-Cisternas, GuzmánMuñoz & Marzuca Nasrr, 2017). Diversos estudios se han enfocado en la valoración de la funcionalidad a través de baterías de test adaptados a la población adulto mayor (Concha-Cisternas & Marzuca-Nassr, 2016). Sin embargo, la autopercepción de las personas mayores no siempre es considerada. La literatura muestra que la percepción relatada por el adulto mayor sobre su capacidad funcional es un potente indicador de la trayectoria de salud y del actual estado que posee, pudiendo correlacionarse con su calidad de vida. A su vez, lograría predecir temas como mortalidad, morbilidad, aptitud física y factores psicosociales entre otros (Kuosmanen et al., 2016). Sumado a lo anterior, la percepción reportada por el adulto mayor parece proporcionar información importante sobre diversos dominios, principalmente la mortalidad, pudiendo identificar individuos en riesgo y agregando un valor a las mediciones funcionales objetivas actualmente utilizadas en APS. De esta manera se podría realizar una evaluación funcional desde una mirada integral de acuerdo con lo establecido en el modelo biopsicosocial (DeSalvo, Bloser, Reynolds, He, & Muntner, 2006). Investigaciones señalan que la satisfacción con el cuerpo y la mente favorece en las personas mayores una actitud positiva y activa de la vida y un aumento de su autoestima. A su vez, los adultos mayores que presentan estilos de vida activos y saludables (incluyendo la estimulación física) incrementan su autopercepción de satisfacción vital y cognitiva (Ponds, Boxtel, Jolles, 2000). En este sentido, el cuestionario Health Assessment Questionnaire (HAQ) es una herramienta orientada al paciente y a la percepción que éste posee de su capacidad física. Además, ha mostrado poseer una alta fiabilidad, validez y sensibilidad (Batlle-Gualda, Bernabeu, Santos & Pascual, 2000; Bruce-Bonnie & Fries-James, 2003). El cuestionario consta de 20 ítems, los que evalúan el grado de dificultad autopercibida para realizar actividades de la vida diaria, agrupadas en áreas como vestirse y asearse, levantarse, comer, caminar, higiene personal, entre otras (Batlle-Gualda & Chalmeta-Verdejo, 2002). En los últimos años, para facilitar la aplicación de este instrumento en la práctica clínica, se ha recomendado la utilización de una versión abreviada (HAQ-8 modificado), cuya ventaja es su sencillez y facilidad para el seguimiento y control del estado funcional de los adultos mayores (Pincus, Summey, Soraci, Wallston & Hummon, 1983). De acuerdo con los antecedentes anteriores, el objetivo de este estudio fue determinar el efecto de un programa de 8 semanas de estimulación físico-cognitiva sobre la autopercepción de la funcionalidad en adultos mayores de un centro de APS de la Cuidad de Talca, Chile. Se hipotetiza que la autopercepción de funcionalidad mejorará luego de realizar un programa de estimulación físico-cognitiva de 8 semanas de duración. 2. METODOLOGÍA La muestra fue seleccionada de manera no probabilística por conveniencia. Este estudio fue de tipo pre-experimental, longitudinal y prospectivo. Todos los participantes leyeron y firmaron voluntariamente un consentimiento aprobado por el comité de ética de la Universidad Santo Tomás (Chile) y basado en los principios dispuestos en la Declaración de Helsinki. Estuvo compuesta por 74 participantes adultos mayores (59 mujeres y 15 hombres) entre 65 y 80 años de edad pertenecientes al centro de APS Dr. José Dionisio Astaburuaga (Talca, Chile) que cumplieron con los criterios de inclusión: a) antigüedad de inscripción superior a un año en el centro de APS; b) Examen de Medicina Preventiva del adulto mayor (EMPAM) vigente y con un nivel de autovalencia clasificado en autovalente sin riesgo (ASR), autovalente con riesgo (ACR) y en riesgo de dependencia (RDD); c) que aceptaran participar del estudio mediante la firma de un consentimiento informado. Fueron excluidos del estudio los adultos mayores que: a) presentaran lesión musculo-esquelética con antigüedad menor a 6 meses; b) tuviesen patologías asociadas con contraindicación de realizar ejercicio físico; c) presentaran problemas para comprender indicaciones (minimental abreviado inferior a 13 puntos). Los participantes que asistieron a menos del 70% de las sesiones de intervención no fueron consideradas en el estudio. Como instrumentos se utilizó el Examen de Medicina Preventiva del Adulto Mayor (EMPAM): El propósito es evaluar, identificar y controlar factores de riesgo y con ello elaborar un plan de atención y seguimiento para ser ejecutado por un equipo de salud (MINSAL, 2001). El primer ítem incluye mediciones antropométricas de peso, talla, circunferencia de cintura e IMC. El siguiente, incluye un diagnóstico funcional con la aplicación del EFAM (Examen Funcional del Adulto Mayor) parte A, B (si corresponde) y el Minimental abreviado. La parte A y B entregan información referente a la capacidad que posee el adulto mayor para realizar actividades básicas, instrumentales y avanzadas de la vida diaria. Si el puntaje total es menor o igual a 42 puntos el adulto mayor es calificado en RDD y si el puntaje es mayor o igual a 43 puntos es calificado como autovalente. En este caso, debe aplicarse la parte B del instrumento, el que discrimina entre ACR o ASR (MINSAL, 2001; Concha-Cisternas, Marzuca-Nasrr, 2016). Por su parte, el minimental abreviado, evalúa capacidad ejecutiva, visoconstructiva, memoria, capacidad de entender indicaciones y orientación temporo-espacial. Este instrumento ha sido ampliamente utilizado como screaming en ciencias de la salud y recomendado por las principales guías clínicas de países como Canadá y España, además ha demostrado tener alta fiabilidad y validez (Buiza et al., 2011; Carnero-Pardo, 2014). El puntaje total del test es 19 puntos y se considera alterado si es menor de 13 puntos (MINSAL, 2001). Finalmente, el EMPAM indaga en aspectos como presencia de redes de apoyo y maltrato, depresión (a través de la escala de Yesavage), actividades funcionales (con la aplicación del cuestionario de Pfeiffer) y riesgo de caídas través de las pruebas de estación unipodal y time up and go. A partir de todos los antecedentes es posible obtener un diagnóstico funcional que permita desarrollar un plan de atención en centros de APS. Además se utilizó el Cuestionario Health Assessment Questionnaire (HAQ-8 modificado) que consta de 8 ítems relacionados con la apreciación personal del adulto mayor sobre su estado funcional. Las preguntas son agrupadas en actividades como vestirse, acostarse, llevar a la boca una taza o vaso, caminar al aire libre, bañarse y secarse, agacharse a recoger un objeto, abrir y cerrar la llave del agua, subir y bajar de un auto. En cada ítem, el adulto mayor debe asignar un puntaje de 0 a 3, de acuerdo con su capacidad de realizar las tareas funcionales señaladas en el cuestionario (0 = sin dificultad; 1 = con alguna dificultad; 2 = con mucha dificultad; 3 = incapaz de hacerlo) pudiendo obtener un máximo de 30 puntos (Pincus, Summey, Soraci, Wallston, & Hummon, 1983). Los adultos mayores fueron evaluados e intervenidos por un kinesiólogo y un terapeuta ocupacional del centro de APS Dr. José Dionisio Astaburuga (Talca, Chile). En primera instancia los profesionales aplicaron el EMPAM para obtener los resultados del minimental abreviado, el cuál fue considerado un criterio de exclusión, luego se solicitó a los adultos mayores responder el cuestionario HAQ-8 modificado. Una vez concluidas las evaluaciones se realizaron 24 sesiones de estimulación físicocognitiva con una frecuencia de 3 veces por semana, durante 8 semanas y con una duración de 90 a 120 minutos. Cada sesión estuvo compuesta por un taller de estimulación de funciones motoras o de prevención de caídas (45-60 minutos) y un taller de estimulación de funciones cognitivas o de autocuidado en salud y estilos de vida saludable (45-60 minutos de duración). Los talleres de estimulación de funciones motoras y de caídas (24 sesiones) incorporaron ejercicios de estimulación sensorial, equilibrio, fuerza muscular, flexibilidad, entre otros. Los talleres de estimulación de funciones cognitivas (12 sesiones) comprendían actividades para desarrollar memoria, atención y orientación, mientras que los talleres de autocuidado en salud y estilos de vida saludable (12 sesiones), incorporaron temas como educación en autocuidado, alimentación saludable y entrenamiento de las actividades de la vida diaria (Figura 1).  Figura 1. Talleres y actividades desarrolladas en el programa de estimulación físico-cognitiva. El espacio físico en donde se realizaron los talleres presentaba condiciones adecuadas en dimensiones, iluminación y temperatura. Se solicitó que los adultos mayores asistieran con ropa cómoda, zapatillas y que se hidrataran constantemente. Al finalizar las 8 semanas de intervención se aplicó nuevamente el cuestionario HAQ-8 modificado para cuantificar la evolución y/o cambios producidos en la funcionalidad reportada por los adultos mayores. Para el análisis estadístico se utilizó el software estadístico SPSS 23.0 (SPSS 23.0 para Windows, SPSS Inc., IL, EE. UU.) y se calculó la media y desviación estándar para todas las variables. Además, la distribución de los datos fue determinada con el test de Shapiro-Wilk. Se utilizó la prueba t de Student de una cola para muestras relacionadas para comparar la autopercepción del total de adultos mayores evaluados. También se utilizó la prueba t de Student para compararlos una vez clasificados según su nivel de autovalencia. Se consideró un nivel alfa de 0,05 para todos los análisis. 3. RESULTADOS De los 74 participantes que iniciaron la intervención, 4 abandonaron y 11 no cumplieron con la asistencia mínima a las sesiones (>70%). Por lo tanto, 59 adultos mayores (47 mujeres y 12 hombres) completaron el programa de estimulación físico-cognitiva. Las características basales de esta muestra son descritas en la Tabla 1. Tabla 1 Características basales de los adultos mayores que completaron la intervención (media y desviación estándar). 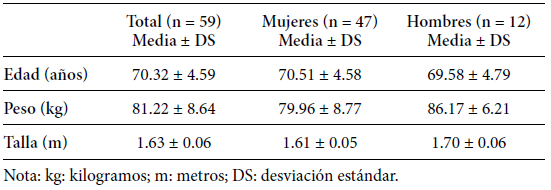 Los resultados señalan que la funcionalidad autopercibida por los adultos mayores intervenidos (hombres y mujeres) mejoró significativamente luego de ser sometidos a un programa de estimulación físico-cognitiva durante 8 semanas (p < 0.001; d = 0.28). Al realizar este análisis por género, se observó que tanto hombres (p = 0.010; d = 0.18) como mujeres (p = 0.002; d = 0.33) mejoraron la autopercepción de su funcionalidad posterior a la intervención (Figura 2). 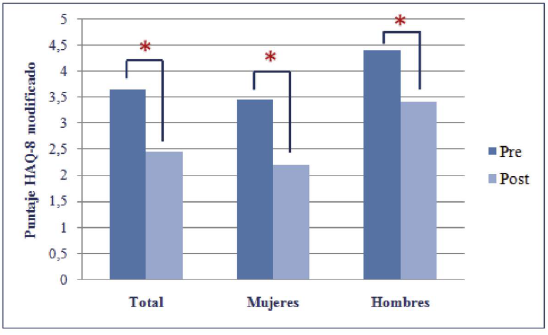
Figura 2. Comparación de la funcionalidad autopercibida antes (pre) y después (post) del programa de estimulación físico-cognitiva en adultos mayores clasificados según género. *Diferencias estadísticamente significativas (p < 0.05). Al clasificar a los adultos mayores por nivel de autovalencia (ASR, ACR y RDD), se observó que posterior a la intervención los adultos mayores ASR (0.003; d = 0,46) y ACR (0.021; d = 0.35) mejoraron su autopercepción de funcionalidad. En los adultos mayores con RDD, la funcionalidad autopercibida mostró una tendencia a mejorar luego del programa de estimulación físico-cognitiva, pero el cambio no fue estadísticamente significativo (p = 0.500) (Figura 3). 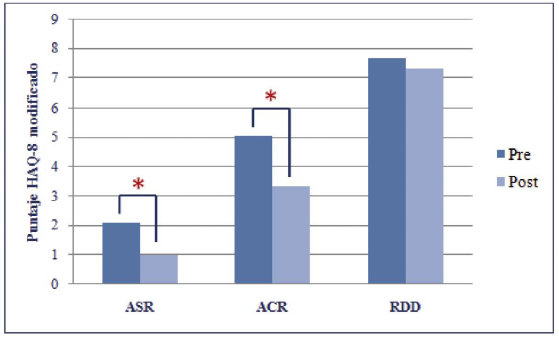 Figura 3. Comparación de la funcionalidad autopercibida antes (pre) y después (post) del programa de estimulación físico-cognitiva en adultos mayores clasificados según su nivel de autovalencia. ASR: autovalente sin riesgo (hombres: 4; mujeres: 16); ACR: autovalente con riesgo (hombres: 5; mujeres: 21); RDD: riesgo de dependencia (hombres: 3; mujeres: 10). *Diferencias estadísticamente significativas (p < 0.05) 4. DISCUSIÓN Los resultados de esta investigación muestran que los adultos mayores que participan en un programa de estimulación físico-cognitiva reportan mejoras en su autopercepción de funcionalidad. Estos hallazgos coinciden con los señalados por otros autores, lo que indican que existe una asociación entre la práctica de actividad física con funcionamiento cognitivo (López, Zamarrón & Fernández-Ballesteros, 2011; Colcombe et al. 2006) y bienestar mental y psicológico (Kuosmanen et al., 2016). Esto podría traducirse en una mejoría de la funcionalidad o la percepción que el adulto mayor tiene de ésta. Además estudios señalan que realizar estimulación física genera beneficios sobre la capacidad cognitiva, principalmente sobre la memoria y funciones ejecutivas (Reigal & Hernández-Mendo, 2014). Actualmente la evidencia apunta a la práctica de actividad física para mejorar la capacidad funcional del adulto mayor y algunos parámetros físicos como fuerza, resistencia aeróbica, flexibilidad y equilibrio (Jones & Rikli, 2002). Estudios señalan que la práctica de un programa físico combinado (resistencia aeróbica y fuerza muscular) de 12 semanas de duración mejora los parámetros físicos necesarios para desarrollar actividades funcionales (Concha-Cisternas et al., 2017). La estimulación física genera modificaciones sobre la capacidad aeróbica ya que modifica favorablemente el consumo de oxígeno y la capacidad del músculo para producir energía (Wood et al., 2001). También ayudaría a mejorar la fuerza muscular ya que aumenta el número de unidades motoras y área de sección transversal del músculo, además de la fuerza tensil de tendones, ligamentos y la síntesis de colágeno (Spirduso et al., 2005). Estos hallazgos permiten señalar que los adultos mayores que participan de un programa de estimulación física, presentarían mejores parámetros físicos, por lo cual su capacidad funcional también mejoraría (Concha-Cisternas & Marzuca-Nassr, 2016). Sumado a lo anterior, la práctica de actividad física mejora el equilibrio y estabilidad, por lo cual, aquellos adultos mayores que participan en un programas de estimulación presentarían menor riesgo de caídas (Vidarte, Quintero & Herazo, 2012). En el programa de estimulación motora, se realizaron ejercicios de miembros inferiores con énfasis en musculatura de cadera (abductores de cadera), ya que se ha demostrado que se encuentra fuertemente implicada en el mantenimiento del equilibrio y la marcha (Domínguez-Carrillo, Arellano-Aguilar & Leos-Zierold, 2007; Graham, Carty, Lloyd & Barret, 2015; Hilliard et al., 2008). También se trabajó musculatura de tronco mediante actividades de estabilización, giros y transferencias, ya que se han documentado mejorías del equilibrio dinámico luego de realizar este tipo de ejercicios (Granacher, Lacroix, Muehlbauer, Roettger & Gollhofer, 2013). Todas las modificaciones generadas por la actividad física lograrían una mejoría en la autovalencia, autonomía y autoconfianza de los adultos mayores, lo que podría influir en la participación y relación con su entorno, logrando con ello una mejor percepción de su funcionalidad. Así lo reporta un estudio el cuál señala que existe una relación directa entre la práctica de actividad física y actividades de ocio con la autopercepción de salud y funcionalidad que posee el adulto mayor (Kuosmanen et al., 2016). Si bien los parámetros físicos (resistencia aeróbica, fuerza, flexibilidad y equilibrio) no fueron valorados en el estudio, los adultos mayores participantes refirieron mejorar la ejecución de actividades de la vida diaria. En relación a las funciones cognitivas y la estimulación física, los adultos mayores que participaron del programa, mostraron mejorías en las respuestas relacionadas con capacidad cognitiva del cuestionario HAQ-8 modificado. Esto podría atribuirse a que la estimulación físicocognitiva genera protección contra la aparición de demencias (Van Gelder et al, 2004), y contra el deterioro de funciones cognitivas (Franco-Martín, et al.,2013). Bajo éste contexto un estudio señala que un programa de estimulación físico, predominantemente aeróbico, mejora la irrigación, el transporte y la utilización de oxígeno en el cerebro, aumenta el metabolismo de la glucosa a nivel celular y permite una optimizar la utilización de energía por el sistema nervioso central. Estos cambios favorecerían un aumento del volumen cerebral y un mejor funcionamiento cognitivo (Colcombe et al. 2006). Otro resultado del presente estudio señala que la mejoría en la autopercepción de capacidad funcional fue más evidente en mujeres que en hombres. La explicación a esto podría deberse a que la muestra en su mayoría estuvo constituida por mujeres. Sumado a lo anterior, éstas presentan un mayor nivel de sedentarismo y una menor percepción de buena salud, por lo que se podría suponer, que al ser sometidas a un estímulo, lograrían mayores y más rápidos cambios. Finalmente, ésta investigación muestra cambios en la puntuación del cuestionario HAQ-8 modificado en los diferentes niveles funcionales. Los adultos mayores ASR y ACR presentaron una mejor autopercepción de funcionalidad una vez concluido el programa de estimulación físico-cognitiva. Este cambio podría asociarse a que dentro del cuestionario existen preguntas de funcionalidad en actividades de la vida diaria, tales como, subir y bajar escaleras, agacharse, recoger un objeto y caminar, entre otras. Estas actividades podrían haberse modificado favorablemente gracias a la incorporación de ejercicios de fuerza muscular de los principales músculos de miembros inferiores, realizados en el taller de caídas y en las actividades de estimulación física. Además de las actividades de estimulación aeróbica y los ejercicios de flexibilidad, ya que se ha demostrado que la estimulación física mejora éstos parámetros y con ellos la capacidad funcional (Concha et. al., 2017). Sin embargo, el programa no generó cambios significativos de la autopercepción de funcionalidad en los adultos mayores clasificados como RDD, esto podría deberse a que el plan de intervención del taller de estimulación de funciones motoras presente durante las 24 sesiones, no incorporó las adaptaciones suficientes para esta condición funcional, considerando que en esta categoría presentaban movilidad reducida y otros factores negativos. Este resultado sugiere realizar modificaciones en las actividades del programa a futuros grupos de adultos mayores, o bien, generar un nuevo programa dirigido hacia los adultos mayores pertenecientes a este nivel funcional. Dentro de las limitaciones de este estudio se encuentran el pequeño tamaño de la muestra y la selección por conveniencia de los participantes. Esto probablemente restrinja la validez externa del estudio. Por otra parte, en el estudio no fueron evaluados parámetros como fuerza muscular, capacidad aeróbica, flexibilidad y equilibrio mediante pruebas funcionales como el Senior Fitness Test, por ello, no fue posible cuantificar los cambios reales producidos por el programa de estimulación física sobre la funcionalidad de los adultos mayores. Finalmente, en futuras investigaciones sería importante establecer por separado la influencia que tiene el programa de estimulación física y estimulación cognitiva sobre la autopercepción de funcionalidad de los adultos mayores con el objetivo de determinar si particularmente una intervención muestra mejores resultados que otra. 5. CONCLUSIONES Los resultados de este estudio señalan que los adultos mayores que participan en un programa de estimulación físicacognitiva de 8 semanas de duración, presentan mejores resultados en el cuestionario HAQ 8-modificado, lo que podría traducirse en una mejora en su percepción de funcionalidad. La autopercepción de la funcionalidad otorga información relevante ya que podría identificar adultos mayores en riesgo, los cuáles podrían ser intervenidos oportunamente mejorando su calidad de vida. El cuestionario HAQ 8-modificado es de fácil y rápida aplicación pudiendo incorporarse como herramienta de evaluación en los centros de APS. En estudios futuros debiese incorporarse la medición de la funcionalidad a través de pruebas funcionales como el Senior Fitness Test. REFERENCIAS BIBLIOGRÁFICAS Batlle-Gualda, E., Bernabeu, P., Santos, G., & Pascual, E. (2000). Methods of clinical evaluation of rheumatoid arthritis. Revista clínica española, 200, 32. Batlle-Gualda, E., & Chalmeta-Verdejo, C. (2002). Calidad de vida en la artritis reumatoide. Revista Española de Reumatología Suplementos, 1(1), 9-21. Bruce, B. & Fries, J.F. (2003). The Stanford Health Assessment Questionnaire: a review of its history, issues, progress, and documentation. Revista Rheumatol, 30; 167-178. doi: 10.1186/1477-7525-1-20 Buiza, C., Navarro, A., Díaz-Orueta, U., González, M. F., Álaba, J., Arriola, E., ... & Yanguas, J. J. (2011). Evaluación breve del estado cognitivo de la demencia en estadios avanzados: resultados preliminares de la validación española del Severe Mini-Mental State Examination. Revista Española de Geriatría y Gerontología, 46(3), 131-138. https://doi.org/10.1016/j.regg.2010.09.006 Carnero-Pardo, C. (2014). ¿Es hora de jubilar al Mini-Mental?. Neurología, 29(8), 473-481. https://doi.org/10.1016/j. nrl.2013.07.003 Colcombe, S.J., Erickson, K.I., Scalf, P.E., Kim, J.S., Prakash, R., McAuley, E., et al. (2006). Aerobic exercise training increases brain volume in aging humans. J Gerontol A Biol Sci Med Sci. 61:1166-70. https://doi.org/10.1093/gerona/61.11.1166 Concha-Cisternas, Y., & Marzuca-Nassr, G. (2016). Criterios de valoración geriátrica integral en adultos mayores autovalentes y en riesgo de dependencia en centros de atención primaria en Chile. Revista de estudiosos en movimiento, 3(1), 31–41. Concha-Cisternas, Y.F., Guzman-Muñoz, E.E., & Marzuca-Nassr, G.N. (2017). Efectos de un programa de ejercicio físico combinado sobre la capacidad funcional de mujeres mayores sanas en Atención Primaria de Salud. Fisioterapia, 39(5), 195-201. Doi: http://dx.doi.org/10.1016/j.ft.2017.03.002 DeSalvo, K.B., Bloser, N., Reynolds, K., He, J., & Muntner, P. (2006). Mortality prediction with a single general self-rated health question. Journal of general internal medicine, 21(3), 267-275. Doi: 10.1111/j.1525-1497.2005.00291.x Domínguez-Carrillo, L.G., Arellano-Aguilar, G., & Leos-Zierold, H. (2007). Tiempo unipodal y caídas en el anciano. Cirugia y Cirujanos, 75(2), 107-112. Graham, D.F., Carty, C.P., Lloyd, D.G. & Barett, R.S. (2015). Biomechanical predictors of maximal balance recovery performance amongst communitydwelling older adults. Experimental Gerontology, 66(1), 3946. Doi: 10.1016/j.exger.2015.04.006 Granacher, U., Lacroix, A., Muehlbauer, T., Roettger, K. & Gollhofer, A. (2013). Effects of core instability strength training on trunk muscle strength, spinal mobility, Dynamic balance and functional mobility in older adults. Geontology, 59(2), 105-113. Doi: 10.1159/000343152 González-Román, L., Bagur-Calafat, C., Urrútia-Cuchí, G., & Garrido-Pedrosa, J. (2016). Interventions based on exercise and physical environment for preventing falls in cognitively impaired older people living in long-term care facilities: a systematic review and metaanalysis. Revista Española de Geriatría y Gerontología, 51(2), 96-111. Doi: 10.1016/j.regg.2015.12.002 Heyn, P., Abreu, B. C., & Ottenbacher, K. J. (2004). The effects of exercise training on elderly persons with cognitive impairment and dementia: a metaanalysis. Archives of physical medicine and rehabilitation, 85(10), 1694-1704. Doi: http://dx.doi.org/10.1016/j.apmr.2004.03.019 Hilliard, M.J., Martinez, K.M., Janssen, I., Edwards, B., Mille, M.L., Zhang, Y., & Rogers, M.W. (2008). Lateral balance factors predict future falls in community-living older adults. Archives of physical medicine and rehabilitation, 89(9), 1708-1713. Doi: 10.1016/j.apmr.2008.01.023 Instituto Nacional de Estadística (2003). Catastro de población adulta mayor: Adultos mayores por regiones, comunas y porcentajes. Recuperado de http://www.ine.cl/canales/chile_estadistico/estadisticas_sociales_culturales/adultosmayores/pdf/mayorescenso2002.pdf Izquierdo, M., Casas-Herrero, A., Martínez-Velilla, N., Alonso-Bouzón, C., & Rodríguez-Mañas, L. (2016). Un ejemplo de cooperación para la implementación de programas relacionados con el desarrollo de ejercicio en ancianos frágiles: Programa Europeo Erasmus+«Vivifrail». Revista Española de Geriatría y Gerontología, 52(2), 110-111. Doi: 10.1016/j.regg.2016.03.004 Franco-Martín M., Parra-Vidales E., González-Palau F., Bernate-Navarro M, Solis A. (2013). Influencia del ejercicio físico en la prevención del deteriorocognitivo en las personas mayores: revisión sistemática. Rev Neurol, 56(11): 545-554 Kuosmanen, K., Rovio, S., Kivipelto, M., Tuomilehto, J., Nissinen, A., & Kulmala, J. (2016). Determinants of self-rated health and self-rated physical fitness in middle and old age. European Journal of Mental Health 11(1), 128–143. Jones, C.J., & Rikli, R.E. (2002). Measuring functional. The Journal on active aging, 1, 24-30. López, M.D., Zamarrón, M.D., & FernándezBallesteros, R. (2011). Asociación entre la realización de ejercicio e indicadores de funcionamiento físico y cognitivo. Comparativa de resultados en función de la edad. Revista Española de Geriatría y Gerontología, 46(1), 15-20. Doi: 10.1016/j.regg.2010.06.002 Ministerio de Salud [MINSAL]. (2015). Orientación Técnica Programa Más Adultos Mayores Autovalentes. División de Atención Primaria Subsecretaría de Redes Asistenciales Ministerio de Salud. Recuperado de http://ssmaule.redsalud.gob.cl/index.php/component/jdownloads/send/118-programa-masam-autovalentes/394-orientacion-tecnica-programa-mas-adultos-mayoresautovalentes?option=com _jdownloads MINSAL. Manual de Aplicación del Examen de Medicina Preventiva del Adulto Mayor. (2001). Escuela de Kinesiología, Facultad de Salud, Universidad Santo Tomás, Chile. http://web. minsal.cl/portal/url/item/ab1f81f43ef0c2a6e04001011e011907.pdf Ministerio de Salud Chile; [updated cited 2017 09-09-2017]; Available from: http://web.minsal.cl/portal/url/item/ab1f81f43ef0c2a6e04001011e011907.pdf Pincus, T., Summey, J. A., Soraci, S. A., Wallston, K. A., & Hummon, N. P. (1983). Assessment of patient satisfaction in activities of daily living using a modified Stanford Health Assessment Questionnaire. Arthritis & Rheumatology, 26(11), 1346-1353. Doi: 10.1002/art.1780261107 Reigal, R.E. y Hernández, A. (2014). Efectos de un programa cognitivo-motriz sobre la función ejecutiva en una muestra de personas mayores. Revista Internacional de Ciencias del Deporte, 37(10), 206-220. Recuperado de: http://www.redalyc.org/pdf/710/71031192004.pdf Ponds, R., Boxtel, M.P., Jolles J. (2000). Age-related changes in subjective cognitive functioning. Educat Gerontol. 26:67–81. http://dx.doi.org/10.1080/036012700267402 Smith, J.C., Nielson, K.A., Woodard, J.L., Seidenberg, M., & Rao, S.M. (2013). Physical Activity and Brain Function in Older Adults at Increased Risk for Alzheimer’s Disease. Brain Sciences, 3(1), 54-83. Doi: 10.3390/brainsci3010054 Spirduso, W.W., Francis, K.L., MacRae, P.G., 2005. Physical Function of Older Adults. In: Spirduso, W.W. (Ed.), Physical Dimensions of Aging. Human Kinetics, Champaign, IL, pp. 261–286. United Nations. (2001). World Population Ageing: 1950-2050. Department of Economic and Social Affairs: Population Division. Recuperado de http://www.un.org/esa/population/publications/worldageing19502050/ Van Gelder, B. M., Tijhuis, M. A. R., Kalmijn, S., Giampaoli, S., Nissinen, A., & Kromhout, D. (2004). Physical activity in relation to cognitive decline in elderly men The FINE Study. Neurology, 63(12), 2316-2321. Vidarte Claros, J. A., Quintero Cruz, M. V., & Herazo Beltrán, Y. (2012). Efectos del ejercicio físico en la condición física funcional y la estabilidad en adultos mayores. Hacia la Promoción de la Salud, 17(2), 79-90. Recuperado de: http://www.redalyc.org/articulo.oa?id=309126826006 Wood, R.H., Reyes, R., Welsch, M.A., Favaloro-Sabatier, J., Sabatier, M., Lee, C.M., ... & Hooper, P.F. (2001). Concurrent cardiovascular and resistance training in healthy older adults. Medicine and science in sports and exercise, 33(10), 1751-1758. Doi: 0195-9131/01/33101751 Dirección para correspondencia
Yeny Concha Cisternas
Kinesióloga Académica U. Santo Tomás Magíster © en Ciencias de la Actividad Física Departamento de Educación Física UCM Contacto: yenyf.concha@gmail.com Recibido: 20-10-2017 Aceptado: 20-11-2017 |